- Tu piel es un órgano multicapa, cada capa con un papel vital en la salud general de la piel.
- La epidermis, la capa más externa, actúa como una barrera protectora contra el ambiente externo.
- Las glándulas sudoríparas y sebáceas dentro de la epidermis secretan sustancias esenciales como el sudor y el sebo para la protección y regulación.
- El manto ácido, una fina capa superficial, es crucial para prevenir que las bacterias dañinas prosperen.
- Comprender la estructura de la piel es clave para mantener una piel sana y resistente.
La piel es mucho más que una simple superficie; es un órgano complejo compuesto por distintas capas, cada una desempeñando funciones especializadas cruciales para tu salud general. Cuando una capa encuentra problemas, puede desencadenar un efecto cascada, interrumpiendo el equilibrio general de la piel. Profundicemos en la fascinante estructura de este órgano vital.
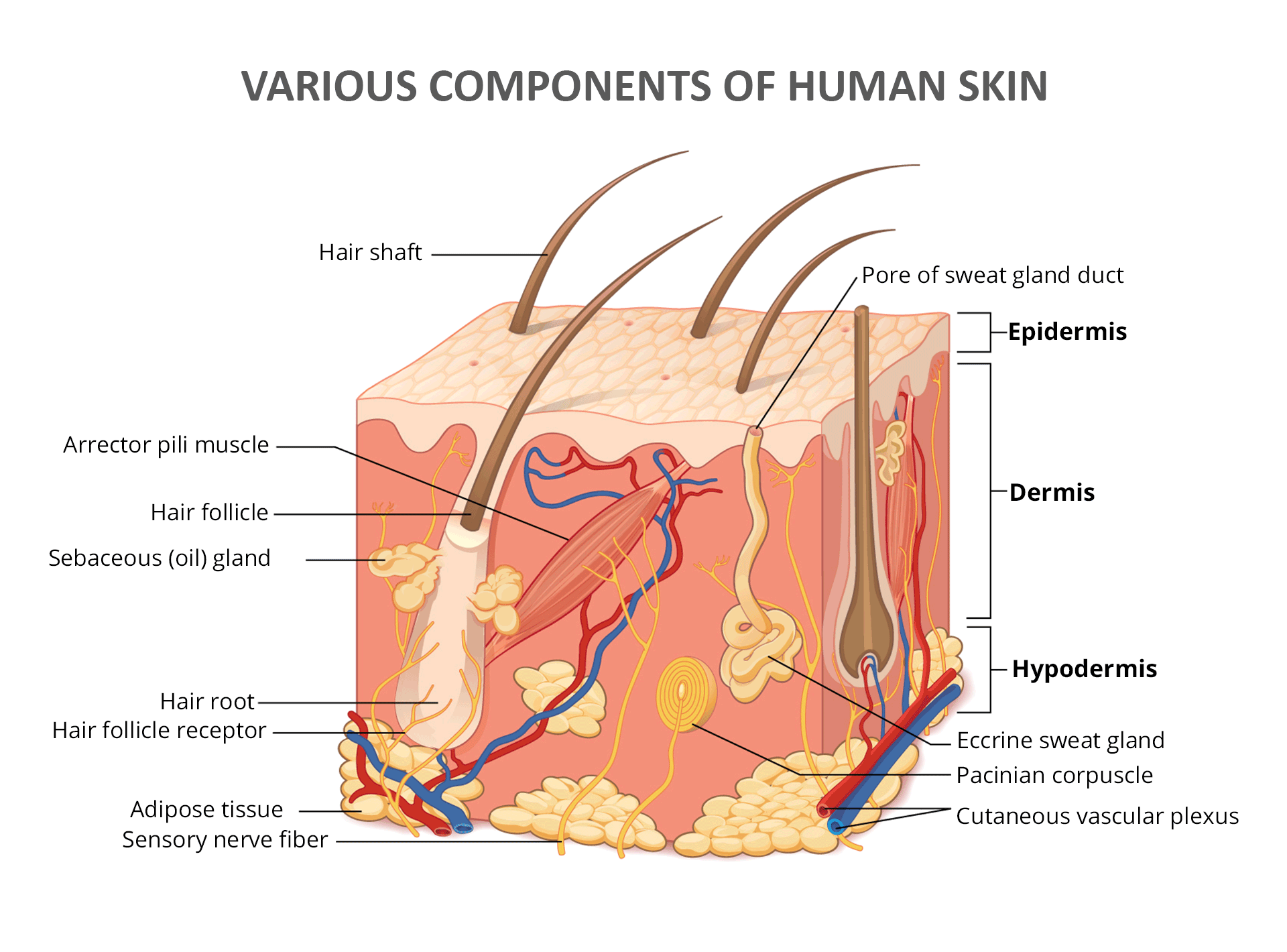

La Epidermis: El Escudo Protector de tu Piel
Piensa en la epidermis, la capa más externa de tu piel, como una pared resistente construida con «ladrillos y mortero». Aquí, los «ladrillos» son células cutáneas especializadas llamadas queratinocitos, y el «mortero» es colágeno, una proteína estructural. A diferencia de una pared de ladrillo estática, la epidermis es dinámica. Los queratinocitos nacen en lo profundo de esta capa, migran gradualmente hacia la superficie y finalmente mueren y se desprenden, renovando constantemente tu piel.
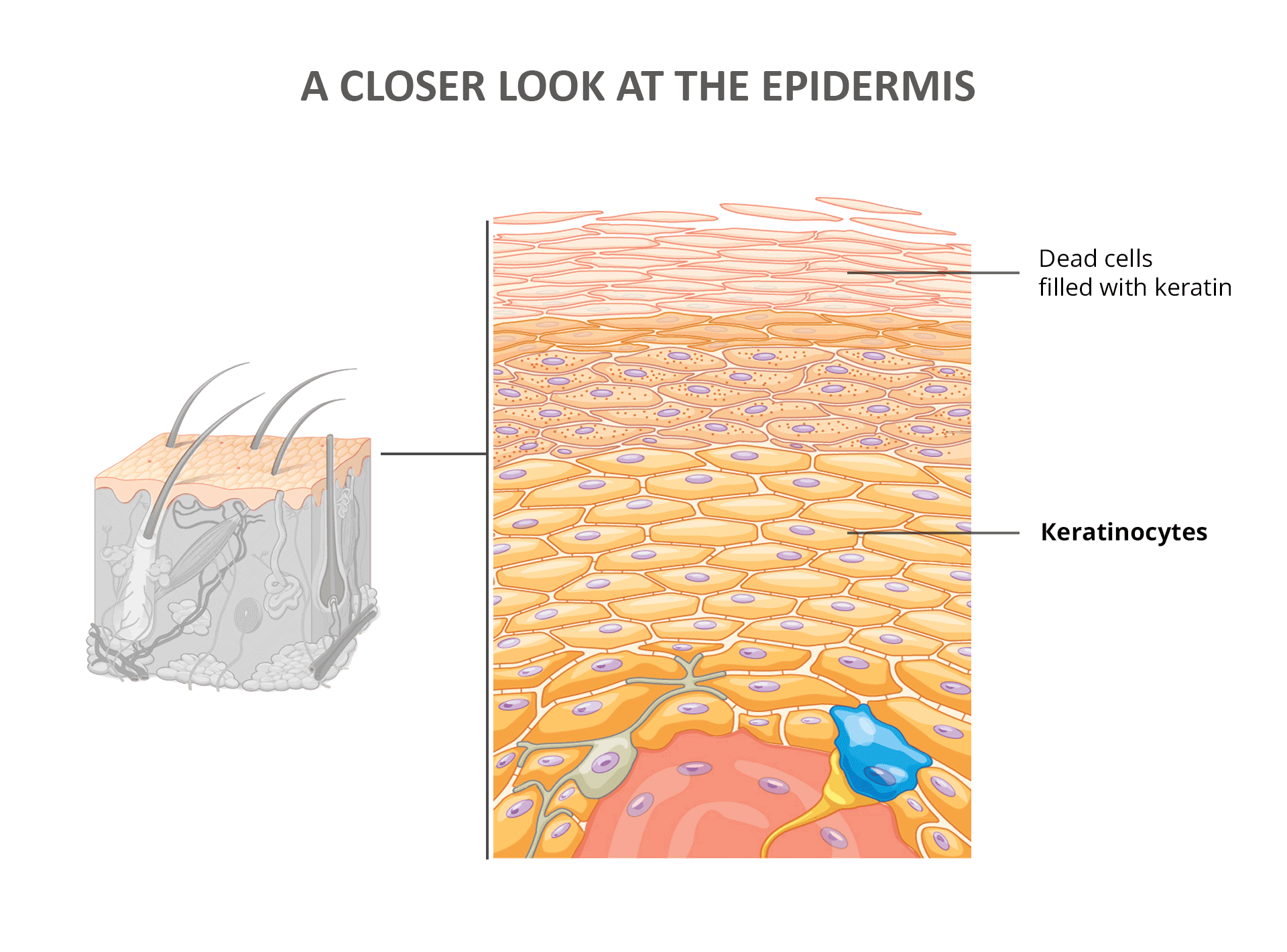
Esta renovación epidérmica continua es un proceso notable, que suele tardar alrededor de 48 días en individuos sanos [1]. Para que esta renovación funcione de manera óptima, tu cuerpo necesita producir colágeno y queratinocitos saludables de manera constante.
Sin embargo, en ciertas afecciones de la piel como la dermatitis seborreica [2] y la psoriasis, este proceso de renovación se acelera drásticamente. Esta rápida renovación puede sobrecargar la capacidad de la piel para producir células sanas, lo que lleva a que células inmaduras lleguen a la superficie prematuramente. Dado que la piel es el órgano más grande del cuerpo, tales desequilibrios pueden tener efectos sistémicos.
Rápida Renovación Epidérmica en la Psoriasis
Estudios indican que en la piel psoriásica, la renovación epidérmica puede ser tan rápida como de 6 a 8 días, aproximadamente seis veces más rápida que en la piel sana [3].
Para apreciar la escala de actividad, considera que la piel adulta cubre aproximadamente 1.5-2 metros cuadrados y representa alrededor del 16% del peso corporal total. Además, cada centímetro cuadrado está repleto de vida: alrededor de 6 millones de células, 100 glándulas sudoríparas, 15 glándulas sebáceas y 400 cm de fibras nerviosas, sin mencionar las diversas comunidades de microorganismos que residen en tu piel.
Glándulas Sudoríparas Ecrinas y Apocrinas: Regulación y Perfume
La epidermis alberga dos tipos de glándulas sudoríparas: ecrinas y apocrinas, cada una con funciones distintas.
Las glándulas sudoríparas ecrinas se distribuyen extensamente por toda tu piel. Son actores clave en la termorregulación, secretando sudor compuesto principalmente de agua, sal y electrolitos para refrescarte. Este sudor no es solo agua; está cuidadosamente formulado con una acidez óptima y péptidos antimicrobianos como la catelicidina y las β-defensinas para proteger contra patógenos.
La investigación ha vinculado diversas afecciones de la piel a deficiencias o reducciones en estos péptidos antimicrobianos o desequilibrios en la composición del sudor [4, 5].
Las glándulas sudoríparas apocrinas, en contraste, están más localizadas, principalmente en áreas como las axilas, los genitales y el ano. Aunque presentes desde el nacimiento, se activan durante la pubertad. Las glándulas apocrinas secretan un fluido más rico y aceitoso que contiene proteínas, lípidos y esteroides en los folículos pilosos. El olor corporal surge cuando las bacterias en la piel consumen esta secreción.
Glándulas Sebáceas: Nutrición y Protección para el Cabello y la Piel
Las glándulas sebáceas están íntimamente ligadas a los folículos pilosos, formando la unidad pilosebácea: la glándula y su folículo asociado. Estas glándulas producen sebo, una sustancia rica en lípidos vital para lubricar tanto el cabello como la piel.
La compleja composición del sebo incluye triglicéridos, ésteres de cera, escualeno, colesterol, péptidos antimicrobianos e histonas antimicrobianas. Su naturaleza aceitosa lo convierte en un objetivo principal para las bacterias amantes del aceite, como Propionibacterium acnes, y las levaduras Malassezia. Para combatir estos microbios oportunistas, el sebo se basa en la descomposición de los triglicéridos en ácidos grasos libres antimicrobianos y la presencia de péptidos e histonas antimicrobianas.
La disfunción en las capacidades protectoras del sebo se ha implicado durante mucho tiempo en diversos problemas de la piel [6, 7, 8]. Dado que el sebo se libera en los folículos pilosos, desafortunadamente puede crear vías para que las bacterias penetren más profundamente, eludiendo la protección superficial del manto ácido.
El Manto Ácido: Tu Primera Línea de Defensa
Por encima de la epidermis se encuentra el manto ácido, una película protectora delicada en la superficie de la piel. Esta capa es una mezcla de lípidos, aminoácidos, sebo, sudor, hormonas, ácido láctico y diversos microorganismos.
El manto ácido es la principal barrera de defensa de tu piel. Su pH ligeramente ácido inhibe la proliferación de bacterias dañinas, evitando que causen infecciones. Un manto ácido saludable reduce la carga sobre la epidermis y minimiza la probabilidad de inflamación, contribuyendo significativamente a la salud general de la piel.
Puntos Clave: Comprendiendo la Estructura de tu Piel
En resumen, esta exploración de la estructura de la piel destaca estos puntos esenciales:
- Una piel sana depende del correcto funcionamiento de sus múltiples capas; cada una juega un papel crítico.
- La epidermis, la capa más externa, es la más vulnerable debido a su exposición directa al ambiente externo.
- Los queratinocitos, las células principales de la epidermis, se originan en lo profundo y migran a la superficie en un proceso de renovación continua.
- Ciertas afecciones de la piel, como la dermatitis seborreica y la psoriasis, se caracterizan por una tasa de renovación epidérmica significativamente acelerada.
- El sudor y el sebo, secretados por las glándulas dentro de la epidermis, son cruciales para mantener la salud y la defensa de la piel.
- La composición del sudor, incluidos los péptidos antimicrobianos y el pH controlado, es vital para la protección de la piel.
- El sebo es una mezcla compleja de lípidos y componentes antimicrobianos que defiende contra microbios dañinos.
- Los desequilibrios o deficiencias en los componentes del sudor o el sebo pueden afectar la función de barrera de la piel, aumentando el riesgo de infección y enfermedad cutánea.

No Comments
Be the first to start a conversation